脳神経外科は「脳、脊髄、末梢神経を含むすべての神経系およびそれらに関連する骨、筋肉、血管などの疾病の予防、診断、手術を含む総合的治療、リハビリテーションなどに積極的に関与する医療専門領域」と定義されています。脳は、その人自身であり、人間の本質に関わっており、その障害は人生に重大な結果をもたらします。脳神経外科は、脳・脊髄に外科的処置を行うことが許された唯一の科です。しかし、単なる外科的切除や外科的再建だけを追求しているだけでは適切な治療を行うことは困難であり、基礎研究や臨床研究に基づいた新たな治療の開発が必須です。現在、脳機能評価、脳機能マッピング・モニタリング、遺伝子治療、再生医療、ロボット手術、ナノメデシンの研究と臨床応用が進められつつあり、今後さらに発展していく科です。
脳神経外科は現在、基本診療科として位置付けられており、日本脳神経外科学会専門医制度では、卒後6年(初期臨床研修2年+脳神経外科専修教育期間4年)が経過した時点で脳神経外科専門医試験を受験することができます。脳神経外科全般にわたる知識と技能の取得のためには、症例の偏りがなく整備された教育プログラムを有する施設での研修が必須です。日本脳神経外科専門医認定試験を受験するためには、学会が認定した研修指定病院で幅広い症例を経験すること、脳神経外科のさらなる発展のためには、多岐にわたる分野との共同研究やチーム医療の確立が必要です。
本学では、多くの関連病院、他大学との交流の中、各専門分野のスペシャリストにより、短期間で一定の知識と技量を身につけることができる研修プログラムを準備しており、各人の個性を重視しながら臨床、研究の両面において優れた脳神経外科医を育成しています。
滋賀医大脳神経外科研修プログラム概要
| 連携施設 |
京都市立病院 近江八幡市立総合医療センター 京都岡本記念病院
長浜赤十字病院 淡海医療センター 湖東記念病院 公立甲賀病院 |
| 関連施設 |
北野病院 天理よろづ相談所病院 城山病院 済生会滋賀県病院 シミズ病院
蘇生会総合病院 大津赤十字病院 小倉記念病院 大野記念病院
高島市民病院 京都田辺中央病院 藍の都脳神経外科病院
静岡県立静岡がんセンター 伊賀市立上野総合市民病院 |
専門医養成プログラム
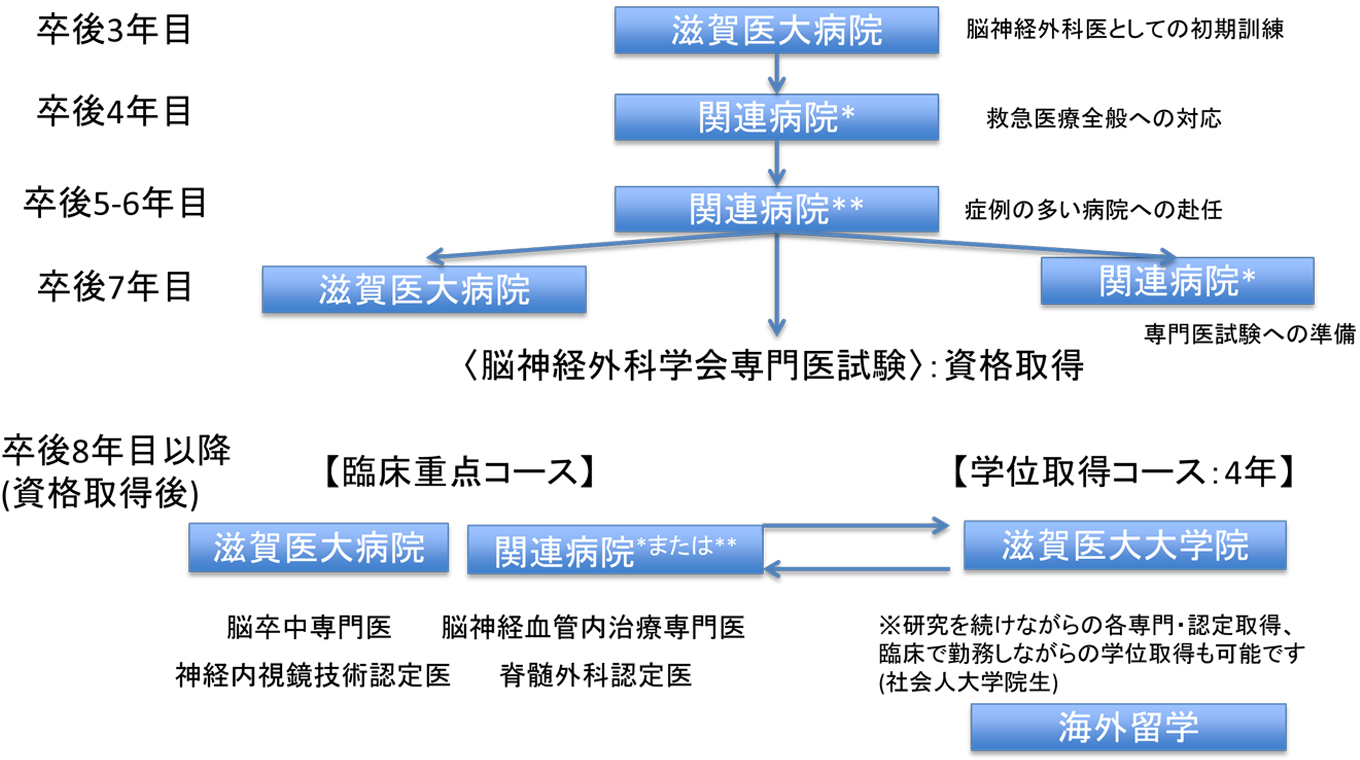
当科の後期研修プログラムは、将来脳神経外科を中心的に引っ張っていく人材の養成に対応するために、大学病院での研修を経験したのち各自の希望する段階で大学院に進学し脳神経外科を学問として体得し研究を行っていただき、科学的な分析ができる能力を身につけ学位を取得することが可能です。また、大学院進学にこだわらず実地臨床を中心に考えている人のために、活動性の高い関連病院で臨床経験を積むこともできます。
大学病院での研修(1年目)
原則卒後3年目の方に、スタッフの指導のもと、各種画像診断、脳神経外科における外科治療の基本を習得します。大学病院では、悪性脳腫瘍や難治性脳脊髄血管障害に対する集学的治療、頭蓋底腫瘍、小児疾患など一般市中病院では経験することが難しい症例を経験でき、血管内手術、覚醒下手術、最新の術中画像および機能モニタリングなどを含めた最新治療を体験することができます。また、基礎研究や臨床研究に接することにより、物事の本質を見抜く力、臨床データの正しい解釈の仕方、臨床場面で遭遇する諸問題を解決する能力などを身につけることができます。
滋賀医大週間予定表
(2019年1月)
| |
月曜日 |
火曜日 |
水曜日 |
木曜日 |
金曜日 |
| 午前 |
8:00
病棟カンファレンス・回診 |
8:30
手術 |
10:00
手術 |
7:45
病棟カンファレンス
・回診
8:30
手術 |
8:50
脳血管撮影
血管内手術 |
| 午後 |
16:00
術前カンファレンス |
13:00
脳血管撮影
血管内手術 |
|
|
15:00
術後カンファレンス・抄読会 |
関連施設での研修(2~3年目)
大学での1年の研修の後、救命センターの併設された関連病院を中心に救急を中心とした研修を6ヶ月〜1年間受けていただきます。ここでは大学で経験することが少ない脳血管障害、頭部外傷、救急医療全般を経験することができます。その後再び大学もしくはそれに準じた国内の高度な医療施設に赴任していただき2〜3年間多彩な症例を数多く経験していただきます。
この期間の研修で脳神経外科専門医に必要な手術手技を修得し、基本的な開頭術や基本的な顕微鏡操作を行うことができ、外傷や急性期脳血管障害を含めた脳神経外科救急疾患の初期診療を行うことができます。また、血管内治療、脊椎手術など専門領域の疾患を経験することができます。希望により研修期間の延長、他大学関連施設での研修を行うことも可能です。
脳神経外科専門医取得に向けて
専門医取得は最短で卒後7年目の夏となります。上記最初の3~4年間で十分な症例を経験したのち、大学院に進学して研究をしながら、翌年以降の専門医試験の準備をします。大学院に進学せずに、関連施設での研修を続けることもできます。また、それまでの経験症例により、必要に応じて小児センター、脊椎脊髄センター、脳血管内治療指導医のいる施設などで研修を行うこともできます。
以下年度別の研修目標を提示します。あくまで目安ですので、目標を達成した方はどんどん先に進んでいただくことになります。
年度別研修目標
| 年次 |
プログラム内容 |
| 1・2年次 |
スーパーローテート
|
| 3年次 |
神経学的診察法・診断法の習得、画像診断法、病理診断法の習得
神経内科学、神経放射線学、神経解剖学、神経病理学、神経生理学、神経薬理学などの幅広い基礎知識の習得
手術適応についての知識習得と術前・術後管理の習得と実践
手術・検査におけるインフォームドコンセントの習得と実践
ベッドサイド検査(腰椎穿刺・スパイナルドレナージなど)の習得と実践
脳・脊髄血管撮影、脊髄造影の習得、実践
穿頭術、水頭症に対するシャント手術、減圧開頭術、頭蓋形成術などの手技の習得・実践
|
| 4年次 |
脳神経外科における救急疾患への対応(検査、診断、治療)
基本的開頭術手技、定位脳手術などの習得、実践
|
| 5年次 |
基本顕微鏡手術手技の習得・実践
|
| 6年次 |
脊椎脊髄手術、小児奇形手術、血管内治療の基本手技の習得
|
| 7年次 |
脳深部、頭蓋底顕微鏡手術手技の習得、実践
脊椎脊髄、小児奇形、血管内治療、内視鏡治療などの実践
|
脳神経外科専門医取得後
脳神経外科専門医取得後はそれぞれの希望に応じて以下のような選択が可能です。
1.subspecialityの専門医取得
脳神経外科専門医取得後は、血管内治療、神経内視鏡、脊髄手術、脳腫瘍、小児脳神経外科などそれぞれの専門領域があり各々の希望に応じsubspecialityを持っていただくようにしています。血管内治療、脊髄手術、神経内視鏡には専門医・認定医機構があり一定期間の研修ののち、それらの専門医資格にchallengeしていただくことになります。
2.大学院進学
当科では大学院進学、博士号取得を推奨しております。脳神経外科専門医取得前後に大学院に進学するケースが多いですが、進学の時期についても個別に相談・対応致します。大学院4年間で希望するテーマに沿った研究が可能です。また、臨床での業務を行いながら研究・学位を取得することも可能です(社会人大学院生)。
研究テーマ:悪性脳腫瘍の分子標的法の開発、脳動脈瘤の新たな治療法の開発、てんかん発生機構の解明、MRI研究など
→研究活動について
3.国内・海外留学
専門医習得後は、臨床、研究を問わず、希望する研修病院、研究施設でさらにスキルアップを行うことも可能です。また、国内留学、海外留学などで経験を積んでいただくことも可能です。海外留学先としてはアメリカのハーバード大学、ピッツバーグ大学、フランスのグルノーブル神経科学研究所などがあります。
原則として以上のようなプログラムを作成していますが、入局者の希望に応じて柔軟に対応していきます。なお出身大学は一切問いませんので関心のある方は是非参加してください。
卒後臨床研修終了後の入局希望者は下記病棟医長または教授まで連絡ください。後期研修やその他将来の進路について相談がある方も是非、気軽に連絡をください。


